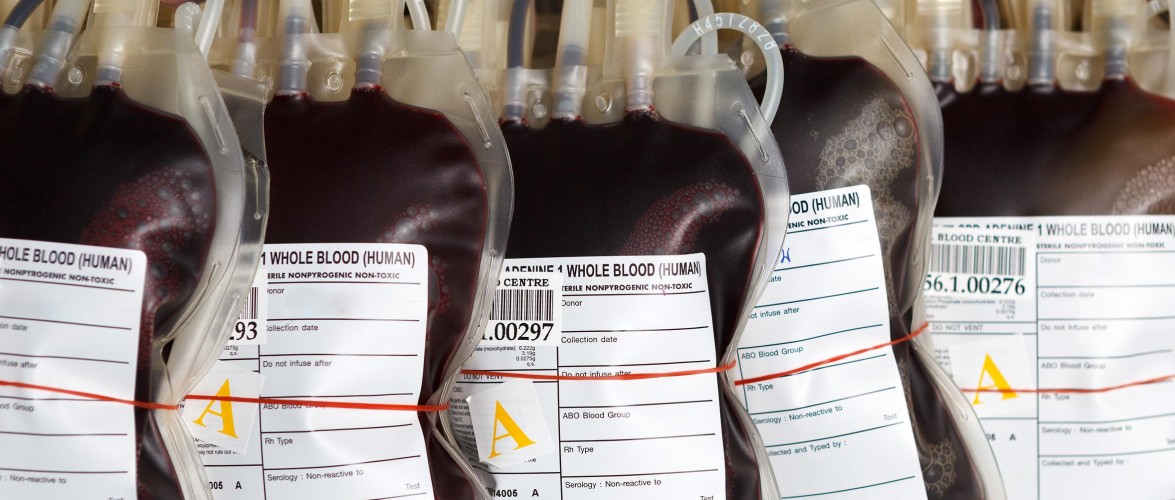
Você provavelmente está ciente de que existem oito tipos básicos de sangue: A, AB, B e O, sendo que cada um pode ser positivo (+) ou negativo (-). Este sistema, na verdade, é uma grande simplificação de tudo.
Cada um dos oito tipos de sangue pode ser subdividido em milhões de variedades distintas, cada qual classificada de acordo com pequenos marcadores chamados de antígenos, que cobrem a superfície dos glóbulos vermelhos, conforme apontado por um artigo publicado originalmente pela Smithsonian.com. Enquanto o sangue AB contém antígenos A e B, o sangue O não possui nenhum dos dois. Sua versão positiva (O+), por outro lado, contém um antígeno chamado Rhesus D, de modo que a forma negativa carece deste.
Caso uma transfusão trocada aconteça, o sistema imunológico pode reconhecer o sangue como estranho e desenvolver anticorpos para atacá-lo. E é por isso que os profissionais da saúde tendem a ter extremo cuidado a respeito de compatibilidade. De fato, existem centenas de antígenos que se enquadram em 33 sistemas reconhecidos, muitos dos quais podem acabar em reações perigosas quando ocorrem transfusões incompatíveis. O sangue de uma pessoa pode conter uma extensa lista de antígenos, o que significa que um tipo sanguíneo específico precisa ser escrito metodicamente, por exemplo: O, r”r”, K:–1, Jk(b-).
Descoberta de novos antígenos
Em 1939, dois médicos do Hospital Bellevue, em Nova York, transfundiram em uma jovem, sangue do tipo O, este era considerado “universal”, que qualquer pessoa poderia receber. Essa paciente, no entanto, experimentou calafrios e dores no corpo, sinalizando algum tipo de reação. Após executar alguns exames, os médicos confirmaram que o mesmo tipo poderia conter antígenos antes desconhecidos e então, acidentalmente, acabaram descobrindo o Rhesus.
Desde então, os cientistas descobriram, inesperadamente, inúmeros antígenos. Mais de 99,9% das pessoas, por exemplo, carregam um antígeno Vel. Logo, para cada 2.500 indivíduos, apenas um não irá possuir o Vel. Ainda, como muitos outros tipos de sangue, o Vel-negativo está fortemente associado à etnia, e por isso, o quão raro ele poderá ser dependerá muito da parte do mundo em que a pessoa está. Se um paciente Vel-negativo desenvolver anticorpos para Vel-positivo, o sistema imunológico irá atacar as células que estiverem entrando, desintegrando-as dentro do corpo. Para um paciente, os efeitos de tais reações podem variar entre dor leve e febre, para choque e nos piores casos, morte.
Quando um tipo de sangue é considerado raro?
Os tipos de sangue são considerados raros se menos de 1 a cada 1.000 pessoas o tiverem. Um dos mais raros já considerados até hoje é o Rh-nulo, que não possui antígenos no sistema Rh. Ao total, existem apenas nove doadores ativos em toda a comunidade de doadores raros no mundo. Considerado que uma pessoa nestas condições receba um sangue com antígenos Rh, seu sistema imunológico automaticamente atacaria essas novas células sanguíneas.
Riscos atuais
Ao todo, cerca de 20 sistemas antigênicos têm o potencial para causar reações transfusionais. No entanto, os pacientes hoje não têm muito com o que se preocupar. Para efeitos de proporções, em 2012, só nos EUA, houveram dezenas de milhões de transfusões, mas apenas algumas dúzias de mortes relacionadas ocorreram.
Os profissionais de saúde agora possuem métodos mais exigentes relacionados à compatibilidade. E, curiosamente, eles o fazem sem ao menos precisar saber sobre todos os antígenos presentes.
Exame de compatibilidade
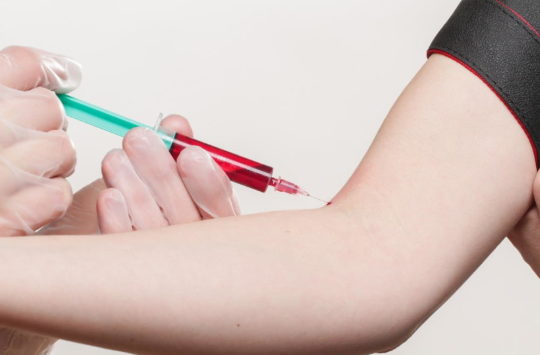
Antes de uma transfusão ocorrer, técnicos de laboratório misturam uma amostra do sangue de um paciente com uma amostra do doador, cujo tipo sanguíneo é compatível como ABO/+-. Logo, se as duas amostras se agruparem, o sangue é considerado potencialmente perigoso para transfusão.
Descobrir a causa precisa desse problema é como resolver um enigma de palavras cruzadas, de acordo com Sandra Nance, diretora do American Rare Donor Program (ARDP). “Você testa muitos doadores que são de tipos conhecidos, e descobrir apenas por processo de eliminação qual é o fator contribuinte que o torna incompatível”.
A logística do sangue raro e desafios
Durante os últimos 30 anos, o processo de partilha global de sangue foi gradualmente padronizado. Há um laboratório em, na Inglaterra, que possui uma base de dados internacionais de centenas de milhares de doadores raros em todo o mundo, o chamado de International Blood Group Reference Laboratory (IBGRL). Nos últimos dois anos, pelo menos 241 pacotes de sangue raro foram enviados em nível internacional, de acordo com Nicole Thorton, chefe da Red Cell Reference no IBGRL. Por outro lado, em 2011, cerca de 2.000 unidades de sangue raro foram transportadas apenas nos EUA.
Embora esse feito impressionante de coordenação deva ser considerado, os programas de doadores raros ainda pretendem melhorar. O American Rare Donor Program, por exemplo, tem cerca de 45 mil doadores raros em sua base de dados, mas 5% dos pacientes de transfusão ainda não recebem o sangue que precisam. Na África do Sul, de acordo com Coral Olsen, cientista encarregado dos bancos de sangue raros regionais, o laboratório, muitas vezes, luta para manter o controle de doadores registrados. “Como muitos deles são de áreas rurais, às vezes não podemos contatá-los”, explicou. “Este é o nosso maior desafio no que se refere a rastreamento e manutenção da base de dados”.
Para muitos países, um desafio ainda maior são as restrições de recursos. Os laboratórios têm de manter um repositório de amostras se quiserem executar testes detalhados de antígenos. Segundo Olsen, nos países em desenvolvimento, onde as amostras nem sempre estão disponíveis, é difícil começar a classificar e abastecer esses tipos de sangue mais raros. Ainda, há o custo elevado de importação. Nesses casos, os médicos, às vezes, são obrigados a usar sangues incompatíveis, mas menos prováveis de causar reações severas.
A esperança agora é que, um dia, as descobertas científicas possam facilitar o processo de compatibilidade por meio de exames de DNA. Então, todos os doadores seriam melhores e mais rapidamente identificados, facilitando assim os processos de transfusões.
[ Fonte: SmithSonian ]
[ Foto: Reprodução / Jornal Ciência ]